Những phụ nữ lớn tuổi, mang thai nhiều lần, sinh mổ sẽ gặp nhiều nguy cơ trong thai kỳ và quá trình chuyển dạ hơn bình thường. Do đó, nếu bạn thuộc số đối tượng vừa kể trên, trước và trong quá trình mang thai cần được bác sĩ tư vấn, theo dõi chặt chẽ để tránh những sự cố đáng tiếc
Vỡ tử cung
Phó giáo sư, tiến sĩ, bác sĩ Huỳnh Nguyễn Khánh Trang - Trưởng khoa Sanh, Bệnh viện Hùng Vương - cho biết mới đây bệnh viện mình đã kịp thời cứu sống một thai phụ bị vỡ tử cung.
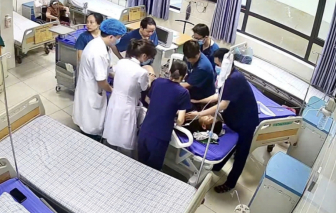
Bệnh nhân là P.T.K.L. (37 tuổi, ngụ tại TPHCM). Vào ngày 6/6, bệnh nhân đau bụng dữ dội, được đưa tới Bệnh viện Hùng Vương cấp cứu khi tuổi thai được 39 tuần 6 ngày. Dù chị vẫn tỉnh táo, tiếp xúc tốt nhưng các bác sĩ nghi ngờ bệnh nhân bị vỡ tử cung.
Ngay lập tức, chị L. được lên kế hoạch mổ khẩn cấp. Tại phòng mổ, thai phụ xuất huyết âm đạo. Bệnh nhân được rạch da theo đường sẹo mổ cũ. Sau khi mở thành bụng, các bác sĩ thấy tử cung đã vỡ nhưng may mắn là thai nhi còn sống, nằm trong bọc ối ở vùng chậu. Lúc này, nước ối của thai phụ còn rất ít, có màu xanh. Các bác sĩ đã đỡ thành công bé gái.
Bác sĩ Khánh Trang giải thích, tử cung nằm giữa. 2 bên hông tử cung có 2 ống niệu quản, bàng quang nằm phía trước tử cung. Ở thai phụ này, do có vết mổ cũ 2 lần sinh nên tử cung ép sát bàng quang. Trong khi đó, vết rách tử cung tại vết mổ trước đó kéo dài sang hông phải, gần sát niệu quản.
Sau khi lấy em bé ra, các bác sĩ khâu phục hồi chỗ vỡ để bảo tồn tử cung thì thấy có những dấu hiệu phù nề. Lúc này, bác sĩ Khánh Trang được mời đến để hỗ trợ xử lý.
Sau khi kiểm tra, bác sĩ Khánh Trang nhận thấy bệnh nhân may mắn không tổn thương bàng quang và niệu quản. Ông đã tiếp tục trực tiếp khâu cầm máu những mạch máu trước đó vỡ đứt nhằm ngăn nguy cơ phù nề. Tiếp đến, sản phụ cũng được đặt ống dẫn lưu ra ổ bụng để theo dõi.
Đến sáng 8/6, bác sĩ Hoàng Lê Minh Hiền - Phó phòng Công tác xã hội Bệnh viện Hùng Vương - cho biết tình trạng sức khỏe của sản phụ và em bé ổn định. Bé gái được ở cạnh mẹ và được cho bú sữa từ ngân hàng sữa mẹ của bệnh viện.
Theo bác sĩ Huỳnh Nguyễn Khánh Trang, ở trường hợp này, thai phụ đã có 3 con, trong đó có 1 lần sinh thường, 2 lần sinh mổ. Đây là trường hợp mang thai không an toàn.
Thông thường, nếu có thai trên vết mổ cũ, thai phụ phải đi khám thai định kỳ đều đặn, bác sĩ sẽ cho nhập viện theo dõi khi thai đủ trưởng thành (37-38 tuần) để được chỉ định sinh phẫu thuật chủ động. Tuy nhiên, chị L. không khám thai đầy đủ để được tư vấn, khi nhập viện thì tử cung có sẹo cũ chịu quá sức nên rách vỡ.
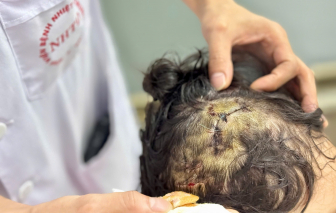
 |
| Chị L. bị vỡ tử cung nhưng cả hai mẹ con đã may mắn được cứu sống tại Bệnh viện Hùng Vương ẢNH: BỆNH VIỆN HÙNG VƯƠNG |
Nhau cài răng lược
Không chỉ Bệnh viện Hùng Vương mà gần đây, Bệnh viện Nhân dân Gia Định cũng liên tiếp ghi nhận những thai phụ gặp sự cố thuộc nhóm lớn tuổi hoặc từng sinh mổ, mang thai nhiều lần.
Ngày 21/5, sản phụ N.N.T. (38 tuổi, ngụ tại TPHCM) nhập Bệnh viện Nhân dân Gia Định khi thai ở tuần thứ 32,5. Kết quả khám và kiểm tra cho thấy sản phụ trong tình trạng nhau tiền đạo trung tâm, nhau cài răng lược thể Percreta - thể nặng nhất. Bánh nhau xâm lấn xuyên qua cơ tử cung vào lớp thanh mạc tử cung.
Bác sĩ nhận định đây là một trường hợp nặng có thể gây nguy hiểm đến tính mạng của cả mẹ và con nên ngay lập tức sản phụ được nhập viện, lên phác đồ điều trị phù hợp.
 |
| Theo thống kê của thế giới, cứ 1.000 ca mang thai từng 1 lần sinh mổ trước đó thì có 5 trường hợp vỡ tử cung, tỉ lệ này tăng 4 lần với người đã có 2 lần mang thai và sinh mổ - ẢNH: PARENTS |
Bác sĩ chuyên khoa 2 Nguyễn Thị Minh Huyền - Phó khoa Sản thường - Bệnh viện Nhân dân Gia Định - nhấn mạnh rằng sản phụ T. đã sinh mổ 3 lần, trong lần mang thai thứ tư này đã phát hiện nhau tiền đạo từ tuần thứ 16 của thai kỳ. Dù có nhiều nguy cơ cho sức khỏe nhưng sản phụ rất mong muốn giữ được thai nhi.
Các bác sĩ đã rất nỗ lực để kéo dài thời gian dưỡng thai. Lúc thai được 33 tuần 3 ngày, thai phụ bắt đầu ra máu âm đạo, không thể dưỡng thai thêm nên có chỉ định chấm dứt thai kỳ. Cuộc phẫu thuật diễn ra vào tuần thứ 33,5 của thai kỳ.
Nhau cài răng lược thể Percreta luôn là một thách thức với các bác sĩ bởi nguy cơ mất máu, nguy hiểm tính mạng cho cả mẹ và con luôn thường trực dù có được chuẩn bị kỹ. Bệnh viện Nhân dân Gia Định đã kết hợp đặt bóng chèn động mạch chậu trong lúc mổ lấy thai. Nhờ vậy, lượng máu mất chỉ bằng một nửa so với các ca mổ nhau cài răng lược trước đây.
Điều quan trọng nhất là bảo tồn được tử cung cho bệnh nhân. Vì thai kỳ chấm dứt sớm, sản phụ sinh non, bé trai chỉ nặng 2,4kg, bị suy hô hấp, nhiễm trùng huyết, còn ống động mạch có đường kính to ảnh hưởng tới tuần hoàn máu, thông liên nhĩ, vàng da tăng bilirubin gián tiếp. Rất may, sau 20 ngày tích cực điều trị và chăm sóc tại bệnh viện, em bé đã ổn định và có thể xuất viện.
Làm gì để hạn chế nguy cơ trong thai kỳ?
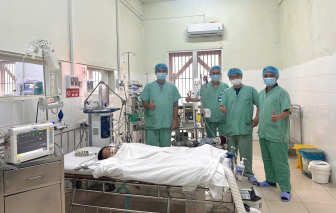
Ngày 24/6, thạc sĩ, bác sĩ Giang Minh Nhật - Trưởng đơn vị Hồi sức tim mạch - Khoa Nội tim mạch Bệnh viện Nhân dân Gia Định - cho biết bệnh viện mình vừa tiếp nhận 1 thai phụ trong tình trạng vô cùng nguy kịch.
Bệnh nhân là T.T.D. (ngụ tại TPHCM), điều trị hiếm muộn nhiều năm, mãi tới 37 tuổi mới có thai. Tuy nhiên, chị D. lại rơi vào tình trạng nguy kịch là tăng huyết áp ác tính, phù phổi cấp, tổn thương đa cơ quan (tổn thương gan cấp, tổn thương thận cấp, tổn thương cơ tim cấp).
Các bác sĩ Bệnh viện Nhân dân Gia Định đã nỗ lực ổn định sức khỏe cho mẹ, duy trì sự phát triển thai nhi từ tuần thứ 25-32 của thai kỳ. Hội đồng các chuyên gia thống nhất chấm dứt thai kỳ nhằm ổn định tốt hơn tình trạng bệnh lý nội khoa đang diễn tiến nặng của mẹ. Tối 22/6, chị D. đã sinh một bé gái khỏe mạnh.
Theo thống kê của thế giới, cứ 1.000 ca mang thai từng 1 lần sinh mổ trước đó thì có 5 trường hợp vỡ tử cung, tỉ lệ này tăng 4 lần với người đã có 2 lần mang thai và sinh mổ. Vỡ tử cung là tai biến sản khoa dễ dẫn đến tử vong cả mẹ lẫn con do mỗi phút các mạch máu vỡ có thể gây mất từ 400-500ml máu.
Như vậy, chỉ cần khoảng 10 phút, cơ thể sẽ hết máu dẫn đến tim ngừng đập khiến thai nhi tử vong trước, thai phụ tử vong sau. Vì vậy, các bác sĩ khuyến cáo, thai phụ mang thai khi tử cung đã có vết mổ cũ thì phải đi khám thai và khai báo đầy đủ để được tư vấn và hướng dẫn cụ thể.
Những trường hợp đã sinh mổ 2-3 lần tuy không thuộc nhóm chống chỉ định mang thai nhưng phải được theo dõi kỹ tại các bệnh viện chuyên khoa có bác sĩ nhiều kinh nghiệm. Các bác sĩ sẽ khám, tiên lượng những yếu tố nguy cơ để kịp thời xử trí.
Còn theo tiến sĩ, bác sĩ Bùi Chí Thương - Trưởng khối Sản, Bệnh viện Nhân dân Gia Định - một trong những cách giảm nguy cơ mắc nhau cài răng lược ở những lần mang thai sau là mẹ bầu nên sinh ngả âm đạo thay vì sinh mổ (nếu không có chỉ định mổ lấy thai).
Ngoài ra, phụ nữ nên ngừa thai hiệu quả, sinh đẻ có kế hoạch, không nạo, hút thai. Mặt khác, chị em không nên sinh quá nhiều con vì sau mỗi lần sinh, tử cung sẽ yếu dần, tăng các yếu tố nguy cơ lúc mang thai. Thai phụ cần khám thai định kỳ, siêu âm phát hiện sớm nhau cài răng lược cũng như các bất thường trong thai kỳ để có hướng xử trí sớm, tránh nguy hiểm cho mẹ và bé.
Thanh Huyền