Từ năm 2017, nhiều nghiên cứu về đột biến gen gây bệnh Thalassemia (còn gọi là bệnh thiếu máu tán huyết di truyền hay thiếu máu tán huyết bẩm sinh) đã được tiến hành trên người dân tộc thiểu số.
Bệnh Thalassemia có biểu hiện chính là thiếu máu. Kết quả nghiên cứu này sẽ được dùng để kiểm soát căn bệnh mang tính di truyền này.
Người Raglai có tỷ lệ mang gen Thalassemia cao nhất cả nước
Năm 2017, nhóm nghiên cứu tại Viện Truyền máu – Huyết học Trung ương (Hà Nội) thực hiện 3 cuộc nghiên cứu về tỷ lệ mang gen Thalassemia ở dân tộc Chơ ro (tỉnh Đồng Nai); 5 dân tộc ở Nam Trung Bộ; 6 dân tộc ở Bắc Trung Bộ.
| Các nhà khoa học Việt Nam đã lấy hàng ngàn mẫu máu để thực hiện các xét nghiệm như tổng phân tích tế bào máu bằng máy đếm tự động, sinh hóa máu, xét nghiệm thành phần huyết sắc tố bằng kỹ thuật sắc ký lỏng hiệu năng cao; xác định đột biến gen bằng kỹ thuật Multiplex PCR, Gap-PCR. |
3 công trình nghiên cứu này vừa được công bố tại Hội nghị Truyền máu huyết học phía Nam mở rộng lần thứ 5 do Bệnh viện Truyền máu Huyết học TP.HCM tổ chức trong 2 ngày 1 và 2/11/2019.
Kết quả phát hiện, người Raglai có tỷ lệ mang gen Thalassemia cao nhất cả nước, lên đến 88,6%; tiếp đến là dân tộc Bru- Vân Kiều 79,3%; dân tộc Tà Ôi 74,7%; dân tộc Chơ ro 73,6%..
Tỷ lệ người bị đột biến gen gây bệnh Thalassemia của 5 dân tộc Cơ Tu, Cor, Hre, Raglai, Chăm ở 3 tỉnh Quảng Nam, Quảng Ngãi và Ninh Thuận là 48,9%.
Tỷ lệ mang gen đột biến gây bệnh Thalassemia của các dân tộc Mường, Bru – Vân Kiều, Chứt, Tà Ôi, Thổ, Khơ Mú tại các tỉnh Bắc Trung bộ như: Thanh Hóa, Nghệ An, Quảng Bình, Quảng Trị, Thừa Thiên – Huế là 57,69%.
Nhóm nghiên cứu nhận định: “Những kết quả này phù hợp với các mô tả về đặc điểm của người mang gen Thalassemia. Đó là bề ngoài có thể bình thường, không có biểu hiện thiếu máu cũng như bất thường. Ngay cả xét nghiệm tổng phân tích tế bào máu nếu không chú ý cũng dễ bỏ qua”.
Nghiên cứu cũng phát hiện đặc điểm mang các kiểu gen bệnh ở người Việt Nam giống các dân tộc trong khu vực như ở Bắc Thái Lan, Lào và nhận định: tỷ lệ mang gen gây bệnh Thalassemia của các dân tộc thiểu số ở Việt Nam có thể liên quan yếu tố như địa lý, nguồn gốc dân tộc, hệ ngôn ngữ.
 |
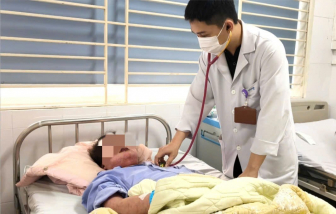
| Chăm sóc cho trẻ em bị bệnh Thalassemia tại Việt Nam |
Kết hôn trong cùng dân tộc, con sinh ra bị bệnh Thalassemia nặng
Thalassemia là bệnh di truyền phổ biến ở châu Á và nước ta. Hiện có 7% người dân trên toàn cầu mang gen bệnh tan máu bẩm sinh; 1,1% cặp vợ chồng có nguy cơ sinh con bị bệnh hoặc mang gen bệnh.
Bệnh phân bố khắp toàn cầu, tỷ lệ cao ở vùng Địa Trung Hải, Trung Đông, châu Á - Thái Bình Dương; trong đó Việt Nam là một trong những nước có tỷ lệ mắc bệnh và mang gen bệnh cao. Tại Việt Nam, tỷ lệ mang gen bệnh ở người Kinh vào khoảng 2 - 4%.
| Việt Nam hiện có 12 triệu người mang gen bệnh Thalassemia. Mỗi năm có khoảng trên 8.000 trẻ em sinh ra bị bệnh Thalassemia. Trước khi có các nghiên cứu này, tỷ lệ mang gen này ở các dân tộc thiểu số sống ở miền núi chỉ được biết đến là từ 22 đến 40%. |
Nguyên nhân và cơ chế gây bệnh do đột biến các gen tổng hợp chuỗi alpha và/hoặc beta globin được di truyền từ cha mẹ sang con.
Các nhà nghiên cứu nhận định các cặp vợ chồng trong dân tộc thiểu số có gen bệnh cao nên khi kết hôn với nhau, con sinh ra sẽ có nguy cơ cao bị bệnh Thalassemia, nặng hơn là thai nhi bị phù.
Trong khi đó, các dân tộc thiểu số ở Việt Nam có xu hướng kết hôn cận huyết. Do vậy, khi người cùng dân tộc kết hôn với nhau hoặc ngay cả kết hôn với các dân tộc thiểu số khác nhưng có tỷ lệ gen Thalassemia cao, sẽ có nguy cơ cao con bị bệnh Thalassemia. Nguy cơ phù thai cao sẽ xuất hiện ở dân tộc Mường, Thổ.
Tùy theo đột biến gen mà bệnh Thalassemia có triệu chứng biểu hiện với nhiều mức độ khác nhau, có khi chỉ là mang gen, có khi phát thành bệnh nặng hoặc nhẹ.
Theo các chuyên gia, cần đặt vấn đề phòng bệnh lên hàng đầu, trong đó hướng đến kiểm soát nguồn gen gây bệnh Thalassemia và khống chế, giảm tỷ lệ sinh ra trẻ bị bệnh thể nặng. Một số nước như Iran, Síp (quốc đảo thuộc Tây Á), Thái Lan đã thành công trong phòng ngừa tình trạng sinh ra trẻ em mắc bệnh Thalassemia.
 |
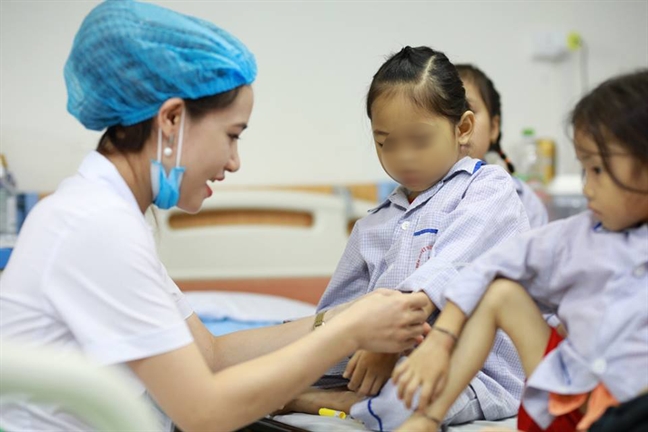
| Bệnh Thalassemia có tỷ lệ rất cao ở người dân tộc thiểu số Việt Nam |
Bệnh Thalassemia với triệu chứng thiếu máu nặng, có thể xuất hiện ngay sau khi trẻ ra đời, thường biểu hiện rõ ràng nhất khi trẻ được 4 - 6 tháng tuổi và ngày càng nặng hơn.
Những biểu hiện thường gặp như: xanh xao; da và củng mạc mắt vàng; chậm phát triển thể chất; có thể bị sốt, tiêu chảy hay các rối loạn tiêu hóa khác. Nếu được truyền máu đầy đủ, trẻ có thể vẫn phát triển bình thường đến khoảng 10 tuổi.
Sau 10 tuổi, trẻ có biểu hiện của biến chứng do tăng sinh hồng cầu và do ứ đọng sắt quá nhiều trong cơ thể như: biến dạng xương: hộp sọ to, bướu trán, bướu đỉnh, 2 gò má cao, mũi tẹt, răng cửa hàm trên vẩu, loãng xương làm trẻ rất dễ bị gãy xương; da sạm xỉn, củng mạc mắt vàng; sỏi mật; dậy thì muộn: nữ đến 15 tuổi chưa có kinh nguyệt...; chậm phát triển thể lực.
Ngoài 20 tuổi, bệnh nhân thường có thêm các biến chứng suy tim, rối loạn nhịp tim, đái tháo đường, xơ gan...
| Đại học Grenoble Aples của Pháp trao công nhận giáo sư đầu tiên cho Việt Nam Nhân dịp này, bác sĩ Phù Chí Dũng - Giám đốc Bệnh viện Truyền máu Huyết học TP.HCM được Đại học Grenoble Aples của Pháp trao quyết định công nhận giáo sư, giảng viên cao cấp. Đây là bác sĩ đầu tiên của Việt Nam được trường trao chức danh này, sau quá trình xét duyệt kéo dài 3 năm. Giáo sư Jean Hoang Chung Minh - Đại học Grenoble Alpes - cho biết bác sĩ Dũng có nhiều đóng góp trong sự hợp tác giữa hai nước Việt - Pháp, tham gia nhiều công trình nghiên cứu khoa học quốc tế, hợp tác với nhiều bệnh viện, trung tâm ở Pháp về các lĩnh vực truyền máu huyết học, ngân hàng máu, ghép tế bào gốc, tạo điều kiện cho nhiều y bác sĩ sang Pháp học tập. Đại học Grenoble Aples là một trong 5 đại học lớn nhất nước Pháp với khoảng 6.000 nhân viên, trong đó có 3.200 giáo sư giảng dạy. Dự kiến, mỗi năm bác sĩ Phù Chí Dũng sẽ sang Pháp giảng dạy 3 tháng. Đồng thời, Bệnh viện Truyền máu Huyết học TP.HCM sẽ đưa sinh viên từ Pháp về Việt Nam học tập, nghiên cứu. Bệnh viện Truyền máu Huyết học TP.HCM là nơi đầu tiên ở Việt Nam thực hiện ghép tủy xương năm 1995, ghép máu cuống rốn đầu tiên vào năm 2002. Tháng 4/2013, ca dị ghép nửa thuận hợp HLA đầu tiên thành công. Năm 2017 đưa tế bào gốc từ Đài Loan về ghép cho chàng trai 25 tuổi ung thư máu. |
Hiếu Nguyễn