PNO - Xuất hiện những nốt xuất huyết ở bụng, đi ngoài ra máu, gia đình bé T. (Quảng Ninh) đau xót khi phát hiện con mình mắc phải căn bệnh hiếm gặp mà theo tài liệu y văn, bệnh nhân thường “không sống quá 5 năm”.
| Chia sẻ bài viết: |

Nhiều phòng khám, bệnh viện tư tại Quảng Ngãi như Bệnh viện Phúc Hưng, phòng khám Thiện Nhân bị Thanh tra Bộ Y tế xử phạt liên quan quảng cáo dịch vụ.

Trong số sản phẩm được Chi cục ATVSTP cấp giấy tiếp nhận bản đăng ký công bố, không có hồ sơ nào có đối tượng dùng là người tiểu đường, suy thận...
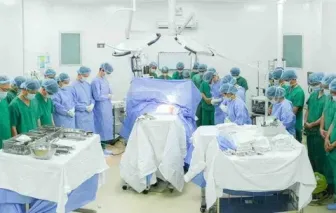
Lần đầu tiên, Bệnh viện Nhân dân 115 đã thực hiện thành công lấy và ghép tạng từ người cho chết não.

Sau 1 năm, bệnh nhân giảm được 40kg, và sau 2,5 năm giảm tổng cộng 67kg, tương đương 50% cân nặng, lấy lại vóc dáng gọn gàng.
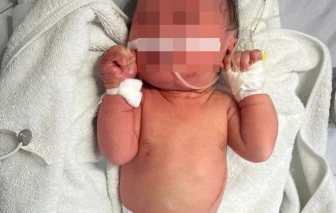
Một bé gái sơ sinh được phát hiện bỏ rơi trong bụi chuối với những vết côn trùng đốt và trầy xước, bầm tím khắp người.
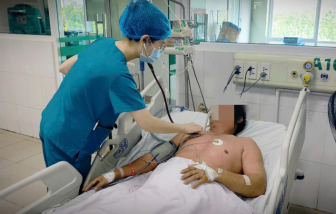
Bộ Y tế thông tin, từ đầu năm tới nay đã có 8 trường hợp tử vong liên quan tới sởi.

Thời gian qua, thông tin gần 600 nhãn hiệu sữa giả được phát hiện khiến nhiều bệnh nhân tiểu đường, suy thận... hoang mang khi chọn sữa.

Điện máy Xanh mang giải pháp lọc nước uy tín đến tận địa phương, giúp bà con chủ động bảo vệ sức khỏe gia đình.
Cô gái 28 tuổi ở Hưng Yên bị kỳ thị ngoại hình dẫn tới trầm cảm nặng nề, thậm chí từng có ý định tự tử.

Sở Y tế tỉnh Đồng Tháp vừa cho biết vẫn chưa đủ căn cứ xác định nguyên nhân gây ngộ độc tại Trường đại học Đồng Tháp khiến 33 người nhập viện.

Cộm mắt kéo dài, ngứa râm ran, người phụ nữ bất ngờ phát hiện có ký sinh trùng dài 10cm ở trong mắt, nguy cơ mù lòa nếu phát hiện muộn.

Cục An toàn thực phẩm đề nghị kiểm tra 2 sản phẩm được quảng cáo như "thần dược chữa bệnh tự kỷ” và “100g sữa bột bằng 20 lít sữa tươi”.

Các vi khuẩn trong miệng có liên quan đến một số tình trạng đau, cho thấy mối quan hệ tiềm ẩn giữa hệ vi sinh vật trong miệng và hệ thần kinh.

Theo Bộ Y tế, mỗi năm có khoảng 40.000 người tự sát tại Việt Nam. Điều đáng lo ngại là trong đó có không ít học sinh, thanh niên.
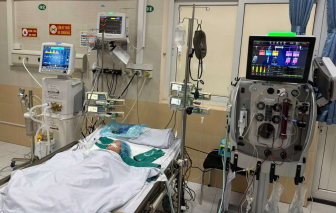
Ngày 15/4, Bệnh viện đa khoa Đức Giang cho biết vừa cứu sống bé 14 tháng tuổi mắc tay chân miệng trong tình trạng nguy kịch.

Ngày 15/4, Cục An toàn thực phẩm (Bộ Y tế) đã chính thức thông tin liên quan đến vụ việc sản xuất, kinh doanh sữa giả.

Gia vị không chỉ làm tăng hương vị cho món ăn mà còn thúc đẩy quá trình trao đổi chất, làm giảm cảm giác đói và đốt cháy nhiều chất béo hơn.

Bệnh viện Chợ Rẫy, Bệnh viện Thống Nhất và Quân y 175 họp bàn, chuẩn bị mọi phương án đảm bảo công tác chăm sóc y tế trong dịp đại lễ.