PNO - PN - Hơn 10.000 bệnh nhân chờ ghép tạng để duy trì sự sống, thế nhưng “Luật Hiến, lấy, ghép mô và bộ phận cơ thể người và hiến, lấy xác” lại quy định không được lấy tạng của người chết dưới 18 tuổi.
| Chia sẻ bài viết: |

TPHCM dự kiến tổ chức bắn pháo hoa tại 7 điểm nhân dịp kỷ niệm 50 năm Ngày Giải phóng miền Nam, thống nhất đất nước.

Cắt giảm viện trợ nước ngoài toàn cầu sẽ làm hạn chế khả năng của UNICEF trong việc hỗ trợ hàng triệu trẻ em đang cần giúp đỡ khẩn cấp.

Trong số 6 bị cáo vụ thổi giá đất 30 tỉ đồng/m2 ở huyện Sóc Sơn (Hà Nội), 3 người bị tuyên án tù giam.

Dự án xây dựng trung tâm văn hóa 25 tỉ đồng ở huyện miền núi Nghệ An phải tạm dừng thi công dù đã hoàn thành 97% khối lượng.

Một nhóm bắt cóc người Trung Quốc đòi tiền chuộc giá 10 tỉ đồng chống trả quyết liệt khi bị Công an TPHCM vây bắt.

TP Hà Nội dự định phá bỏ tòa nhà "hàm cá mập" để cải tạo, chỉnh trang lại quảng trường Đông Kinh - Nghĩa Thục.

Phó bí thư Thường trực Thành uỷ tin tưởng cơ quan báo chí, xuất bản TP sẽ tiếp tục phát huy vai trò, trách nhiệm và cùng TP vượt qua khó khăn...

Nguyễn Phúc Nhân, cựu cán bộ một ngân hàng có chi nhánh ở Bạc Liêu đã chiếm đoạt gần 9 tỉ đồng của khách hàng.

Tối 5/3, talkshow “Minh bạch trong gây quỹ phi lợi nhuận và làm từ thiện” đã diễn ra trên nền tảng trực tuyến.

Hội nghị tổng kết công tác báo chí, xuất bản năm 2024, triển khai nhiệm vụ 2025 vừa được các đơn vị tổ chức vào ngày 6/3.

TP Hà Nội dự định phá bỏ tòa nhà "hàm cá mập" để cải tạo, chỉnh trang lại Quảng trường Đông Kinh - Nghĩa Thục.

Ngày 6/3, Khu vực Bắc Bộ và Bắc Trung Bộ trời rét. Hà Nội có mưa. Trong khi đó, Khu vực Nam Bộ có mây, ngày nắng, có nơi có nắng nóng.

Gần 30 năm dẫn dắt đội tuyển bóng đá nữ, ông ví mình như đi trên dây, phải giữ cân bằng giữa chiến lược và tình cảm, giữa thầy và cha...

Thị trường xe đạp điện tại TPHCM đang sôi động với mức giá đa dạng, thu hút đông đảo người tiêu dùng, đặc biệt là học sinh, sinh viên.

Đề án thành lập Quỹ Nhà ở Quốc gia nhằm phát triển nhà ở giá rẻ tại các đô thị lớn, giải quyết nhu cầu của người dân thu nhập thấp.
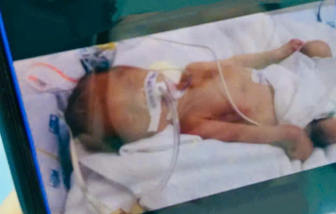
Theo thông tin từ Bệnh viện Đại học Y Dược TPHCM, các bác sĩ đã cứu thành công một trẻ sinh non ở tuần thứ 30.

Giám đốc Sở Y tế tỉnh Bạc Liêu - bị khởi tố để điều tra về hành vi “Vi phạm quy định về đấu thầu gây hậu quả nghiêm trọng”.

Bộ Tài chính cho biết sẽ sớm thí điểm xây dựng và đưa vào vận hành sàn giao dịch tiền số của Việt Nam ngay trong tháng Ba.